
Hijo (a) de madre hipertiroídea
Septiembre 2021
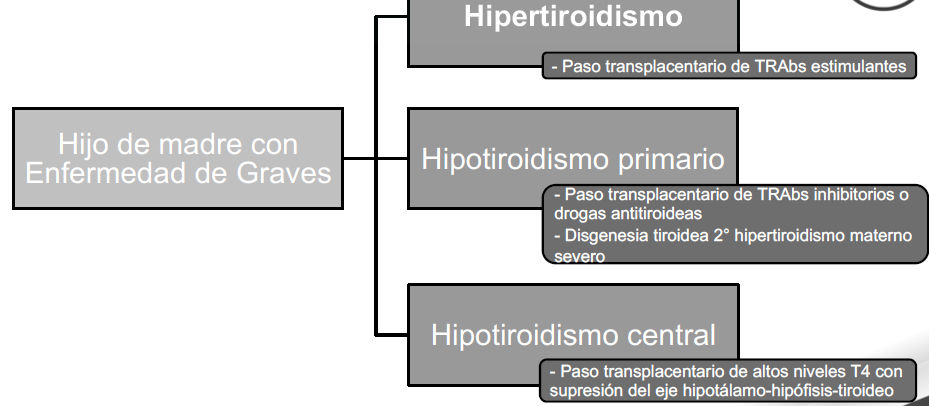
Hijo de madre hipertiroidea
Carola Goecke Hochberger
Endocrinóloga Infantil
Objetivos
Distinguir cuáles son los recién nacidos con riesgo de desarrollar hipertiroidismo neonatal.
Conocer las manifestaciones clínicas y los exámenes a solicitar para la evaluación de estos pacientes.
Aprender el manejo de la tirotoxicosis en neonatos.
Introducción
Los hijos de madre hipertiroidea son recién nacidos susceptibles a desarrollar tanto hiper como hipotiroidismo
Es necesario realizar una evaluación a la madre y al neonato -y al feto, si necesario-, para determinar si éste requiere mayor estudio o seguimiento, y eventualmente tratamiento
El enfoque de la presentación se hará en torno a la tirotoxicosis neonatal (clínica más frecuente)
La tirotoxicosis neonatal es mucho menos frecuente que el hipotiroidismo congénito pero puede llegar a ser más grave
La causa principal es la Enfermedad de Graves (EG) en la madre
Otras: Variantes patógenicas activantes en el receptor de TSH o en la subunidad a de la proteína G estimuladora .
Incidencia: 1-5% de los recién nacidos (RN) de madres con EG
Descrito hasta 10%
Clin Perinatol. 2018; 45(1):31-40
Fisiopatología
N Engl J Med 2016; 375:1552-65

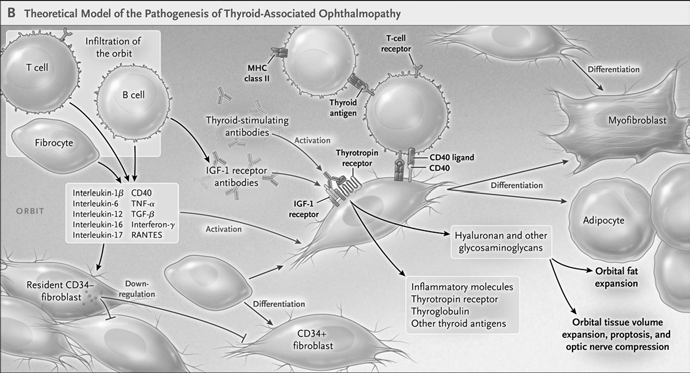
Los anticuerpos anti receptor de TSH (TRAbs) son inmunoglobulinas clase G que cruzan libremente la placenta (al igual que el yodo, T4 y drogas antitiroideas).
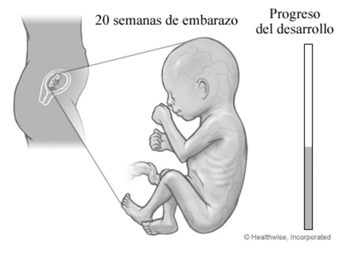
El receptor tiroideo fetal de TSH comienza a recibir estimulación (ya sea de TSH propiamente tal o de TRAbs) a partir de la semana 20 de gestación.
N Engl J Med 2014; 370:1237
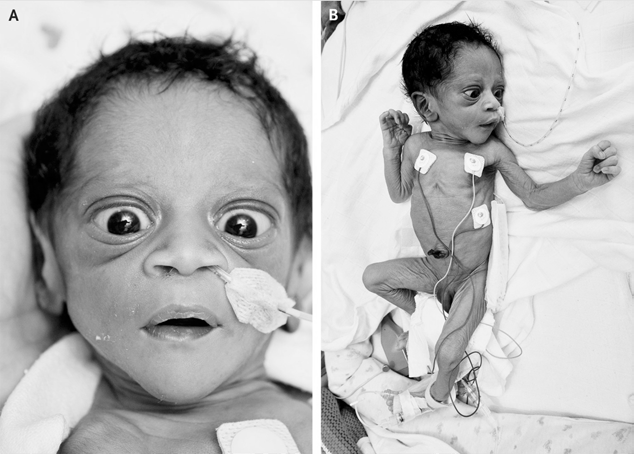
Clínica
Feto
Taquicardia
Bocio
Adelanto de edad ósea
RCIU
Oligoamnios
Parto Prematuro
Insuficiencia cardiaca
Óbito fetal
Best Pract Res Clin Endocrinol Metab. 2018; 32(4):373-86
Recién Nacido
An Pediatr (Barc) 2014; (80)3:e69-e70
Rev Chil Pediatr. 2018;89(6):753-760
J Clin Diagn Res. 2017; 11(4):SD01-SD02
Journal of Pediatrics Agosto 1980
Evaluación
Evaluación
Embarazada
La evolución de la EG, tanto en embarazadas como en no gestantes, es variable.
Comúnmente la autoinmunidad tiroidea aminora en gestantes, por esto, en la mayoría de las pacientes, la concentración de TRAbs ↓ con la progresión del embarazo.
Front Endocrinol (Lausanne). 2017; 8:137
Toda embarazada con EG ACTUAL o PASADA (aunque se haya tratado años antes con radioyodo o cirugía) debe medirse TRAbs en sangre:
Al inicio del embarazo
A las 18 – 24 semanas
A las 30 – 34 semanas
Alto riesgo si TRAbs > 2-3 veces valor normal o 5 UI/L
Titulación por especialista de la dosis de drogas antitiroideas (DAT)
Propiltiouracilo (PTU) por < efecto teratogénico en 1° T
Evitar DAT entre semanas 6 y 10 de gestación
J Clin Endocrinol Metab 2012; 97(8):2543–65
Thyroid 2017; 27(3):315-89
Feto
Si TRAbs maternos (-) a las 20-24 semanas y la madre NO está usando DAT, el feto NO tiene riesgo de desarrollar hipertiroidismo y no requiere seguimiento específico.
En casos de TRAbs (+) alto riesgo, y en usuarias DAT, se deben realizar evaluaciones ecografías de la tiroides fetal cada 4 – 6 semanas por un operador experimentado.
Ante el hallazgo de bocio fetal, se debe determinar si se trata :
Hipertiroidismo ==> requiere ↑ dosis DAT
Hipotiroidismo ==> requiere ↓ dosis DAT
Clin Perinatol. 2018; 45(1):31-40
Feto Bocio (+)
Horm Res Paediatr 2017; 87:1-6
Recién nacido
Pediatrics 2016; 137(4): e20151878
Eur J Endocrinol 2014; 170(6):855-62
Manejo
Recién nacido
En caso de TRAbs (-), la probabilidad de desarrollar hipertiroidismo neonatal es muy baja, por lo que el RN no requiere un seguimiento específico.
En caso de TRAbs (+) o desconocidos, en un RN asintomático y con función tiroidea normal, efectuar control clínico al mes y 2 meses de vida.
Pediatrics 2016; 137(4): e20151878

En caso de Hipertiroidismo BIOQUÍMICO (T4L > 40 pmol/L o 3,1 ng/dl), considerar inicio de tratamiento.
Beneficio poco claro en pacientes asintomáticos.
En caso de Hipertiroidismo CLÍNICO, iniciar tratamiento:
Metimazol 0,5 - 1 mg/kg/día en 2-3 dosis
En caso de hiperactividad simpática: Propanolol 2 mg/kg/día en 2-3 dosis por 2 semanas
En caso de inestabilidad hemodinámica: Lugol 1 gota c/ 8 h
Clin Perinatol. 2018; 45(1):31-40
Hipertiroidismo CLÍNICO en tratamiento :
Control de TSH y T4L semanal hasta estabilización, luego cada 2 semanas
Titulación de dosis : ↓ metimazol con T4L normal
Resolución del cuadro ↔ desaparición de TRAbs en la circulación
Duración de la terapia: usualmente 1 – 3 meses
Best Pract Res Clin Endocrinol Metab. 2018; 32(4):373-86
En caso de Hipotiroidismo Central o Primario :
Repetir TSH y T4L en 1 semana
Inicio de levotiroxina 10 ug/kg si T4L persiste baja
Examen físico + T4L y TSH cada 2 semanas para titular dosis (generalmente hipotiroidismo es transitorio)
* En caso de hipotiroidismo central sin hipertiroidismo previo + TRAbs desconocidos ==> considerar otras deficiencias hipofisarias
Pediatrics 2016; 137(4): e20151878
Lactancia materna
Los hijos de madres con EG que están recibiendo DAT no tienen contraindicación de recibir leche materna.
Tanto propiltiouracilo (PTU) como metimazol pueden pasar a la leche materna pero dosis <20 mg/día de metimazol o <300 mg/día de PTU se consideran seguras.
Best Pract Res Clin Endocrinol Metab. 2018; 32(4):373-86
Evolución
Un estudio que incluyó 9 niños con hipertiroidismo neonatal (tratado dentro las 2 primeras semanas de vida en todos excepto un caso) a los cuales se les hizo seguimiento hasta una edad promedio de 3.5 años, mostró craneosinostosis en 6 niños y discapacidad intelectual en 5 de ellos.
Otro estudio de 17 hijos de madres hipertiroideas que recibieron DAT durante el embarazo, a los cuales se les hizo seguimiento hasta una edad promedio de 7.2 años, no mostró diferencias en desarrollo intelectual o físico al compararlos con un grupo control.
Se requiere mayor evidencia sobre resultados a largo plazo en pacientes con hipertiroidismo neonatal
J Pediatr 1980;97(2):257–9.
Acta Endocrinol (Copenh) 1990;123(3):311–6.
Flujograma

Conclusiones
El hipertiroidismo neonatal es una patología infrecuente y de clínica mayoritariamente inespecífica, por lo que es necesario un alto índice de sospecha para reconocerlo.
El antecedente materno de EG, actual o pasado, orienta el diagnóstico y obliga a controlar la función tiroidea en un recién nacido sospechoso.
Los hijos de madre hipertiroidea pueden desarrolla tanto hiper como hipotiroidismo, por lo que el seguimiento es fundamental.
En caso de requerir tratamiento antitiroideo, éste usualmente es transitorio y dura un par de meses.
Referencias
Pediatrics 2016; 137(4):e20151878
Clin Perinatol. 2018; 45(1):31-40
Best Pract Res Clin Endocrinol Metab. 2018; 32(4):373-86
Thyroid 2017; 27(3):315-89
Horm Res Paediatr. 2017; 87(1):1-6
N Engl J Med 2016; 375:1552-65
Eur J Endocrinol 2014; 170(6):855-62