Ventilación de Alta frecuencia
Diciembre 2014
Dra Ximena Alegría
Tipos:
VAF por Jet
VAF por interrupción de flujo
VAF por oscilador
Por Diafragma :
Sensor medics 3100A
Babylog 8000
Por Pistón: Dufour OHFI/Hunmingbird V
Neo Reviews 2006; 7:234-249
Ventiladores para alta frecuencia
Sensor Medics 3100
Diafragma circuito Inspiratorio
Inspiración activa
Espiración activa *
Sin limitación de peso
No da curvas
Babylog 8000
Diafragma circuito Espiratorio
Potencia limitada
Limitación de peso ( 2.5 k )
VN 500 : hasta 20 kg
SLE 5000
Ventilación de alta frecuencia
Modalidad ventilatoria utilizando :
VC muy bajos, iguales o inferiores al espacio muerto (1 - 2 ml / Kg)
FR suprafisiológicas
1 hz = 60 R x min
Efectos:
Intercambio gaseoso con < PIM
Volúmenes y PMVA más estables (ver fig )
Distribución de gas estable y uniforme
< Volutrauma
a.- Ventilación
Delta P ó amplitud :
Regula la diferencia entre la presión máxima y mínima de los ciclos.
Se usa la amplitud necesaria para conseguir un Vt adecuado :
Entre 1,5-2 ml / kg en el Babylog y VN 500.
No se dispone de estos valores en Sensormedics, por lo tanto ajustar observando la vibración del tórax.
Frecuencia
La banda óptima de Frecuencia en el Babylog 8000 está entre 5-10 hz, llegando a 12 en prematuros extremos y con circuitos muy optimizados.
En Sensormedics Pt < 1000 grs ==> 15 herz.
En la práctica la frecuencia no se modifica sustancialmente a lo largo de su utilización.
b.- Oxigenación
PMVA:
Se recomienda la estrategia de alto volumen/ alta presión:
Consiste en aplicar desde un principio una PMVA 1-2 cm de H2O por encima de la en VMC.
Si en unos minutos no se consigue la respuesta esperada, se sigue aumentando la MAP hasta observar mejoría.
En algunos casos es necesario aumentar hasta 5 ó más cm de H2O la PMVA de inicio.
En esta estrategia hay que dar prioridad al mantenimiento del reclutamiento alveolar, evitando el desreclutamiento con las maniobras de aspiración o desconexión del circuito .
Si hay desreclutamiento (por ejemplo al aspirar por circuito abierto) subir 1 ó 2 puntos la PMVA por 30 minutos
Evitar tambien la sobredistensión pulmonar ( NO sobrepasar los 9 espacios intercostales).
PMVA óptima
Equivale a la mínima presión necesaria para obtener el máximo reclutamiento alveolar.
Clínicamente coincide con:
FIO2 0.3-0.4
Radiografía de tórax con diafragma a nivel de la novena costilla
Ausencia de compromiso cardiocirculatorio.
FiO2 : 30 - 40 % de inicio y ajustar para target de SpO2.
Vafo versus ventilación convencional.
Metanálisis Lancet 2010 ; 375: 2082 - 2091.
VAFO versus V Convencional en prematuros
Metanálisis
N = 3229
Conclusión:
La VAFO es tan efectiva como la ventilación convencional.
Ver The Vici - trial : Vafo versus VMC www.biomedcentral.com/1471-2431/11/98
Ver protocolo europeo 2010 manejo hernia diafragmática congénita.
Indicaciones de Vafo
1. Hipertensión pulmonar Persistente N:
Primaria
Secundaria (SAM, Bronconeumonia)
Ante fracaso de VMC
Puede ser de elección
2. Escape aéreo
Enfisema intersticial difuso y severo
Neumotórax con fístula ( >12 hrs evolución )
Neumotórax asociado a Neumoperitoneo o Neumo pericardio
Beneficio dado int. Gaseoso con < PIM y/o PMVA que VMC, facilitando resolución .
3. Insuficiencia respiratoria grave con fracaso VMC
IO > 20 - 25 RNT 2w2
IO > 20 RNPT
IO = ( FiO2 x MAP ) x 100 / PaO2
PO2 < 50 y/o PCO2 > 55 :
FR alta (≥ 60 ) FiO2 > 0.8
PIM > 18 (<750)
PIM > 20 (750-1000)
PIM > 25 (1000-1500)
PIM > 28 (>1500)
Ann Pediatr 2002;57:238-243
Rev Chil Pediatr 2003;76:475-486
Arch Diseass 2005; 90: 166
¿Otras Indicaciones ? :
¿Hipoplasia pulmonar?
No hay estudios que demuestren beneficios
Enfermedad Membrana Hialina
No se ha demostrado ventaja de VAF sobre VMC
Complicaciones VAFO
No hay mayor riesgo de HIV ni LPV
Necrosis traqueobronquial
Dado en los inicios de VAF por inadecuada humidificación
Hoy es raro
Atrapamiento aéreo :
Más frecuente en VAFJ y VAFIF ( espiración pasiva)
En VAFO es raro ( espiración activa)
Parámetros ventilatorios en Vafo
FiO2
Ajuste según saturación
PMVA
Aumentar para permitir reclutamiento alveolar evitando atelectasia
Usar inicialmente una presión igual a la de VMC si existe barotrauma
Sin barotrauma usar presión 2 - 4 cm > a la de VMC
Medir grado de expansión pulmonar con Radiografía de tórax seriada.
Evaluación distensión pulmonar
8-9 espacios intercostales(EI) es adecuado
Sobredistension Pulmonar:
> 9 EI
diafragmas planos
silueta cardíaca estrecha ( Si hay sobredistensión pulmonar puede causar colapso cardioalveolar )
En Babylog la PMVA se maneja con la perilla de PEEP
Aprobar en pantalla el nivel de PEEP a usar > 8 ( marcar OK)
Frecuencia :
Sensormedics
RNT : 8 - 10 HZ
RN > 1500 : 10 - 12 HZ
RN 1000- 1500 : 12 - 15 HZ
RN <= 1000 : 15 HZ
Frecuencia óptima en Babylog
< 1000 g : 12 hz
1000 – 2000 : 7-10 hz
2000-3000 : 5 - 7 hz
A diferencia de la VMC , durante VAF, al disminuir la Frecuencia Respiratoria, se reduce el nivel de CO2.
Pero en VAF los cambios más importantes en la eliminación de CO2, son los cambios en el VC a través del Delta P, teniendo menos efectos en CO2 los cambios en la FR.
RN con Resistencia aumentada, usar Frecuencias bajas.
Amplitud ó Delta P (DP)
Es la diferencia entre la presión máxima y mínima
El VC proporcionado en cada ciclo es directamente proporcional al Delta P
A > DP > VC , por lo tanto > eliminación de CO2.
Iniciar amplitud que permita adecuada vibración toráxica
Sensormedics
Rangos en general en Sensor medics entre 20 - 50 cm de H2O.
Valores > 50 - 60 producen cambios mínimos en el VC
Iniciar con 25 cm H2O , ver vibración y aumentar de a 5 puntos hasta llegar a máximo 50.
Amplitud en Babylog:
Está en porcentaje (%).
Puede comenzar con 30-50% para conseguir un VT de 1,5 - 2 ml /kg
Amplitud > 80% modifica poco el Vt, en este caso considerar modificar la frecuencia.
El aumento del VC o de la Amplitud, tiene gran efecto en la eliminación de CO2
Eliminación de CO2 es proporcional a : ↓ CO2 = f x VC2
Relación I:E
En oscilador Sensor medics I:E = 1:2
Mantener fijo 33%
La relación I:E en el Babylog no es posible modificar, porque es automática.
Setting ventilatorio inicial en Vafo
FiO2 : según saturación
PMVA:
Partir con 2- 4 cm H2O > VMC
En barotrauma = PMVA a VMC
Amplitud ó Delta P ( D DP):
Lo necesario que permita vibración adecuada .
En Sensor medics, VN 500 y SLE, inicial 20-25, máx 50-60
En babylog 30-50 % inicial ajustado según VT 1,5-2 ml x k ( máximo 80-100%).
Rel I : E ( 1:2 ) = 33% sensor medics
Frecuencia
Sensor medics y SLE
RNT 8 - 10 HZ
RN > 1500 g 10 - 12 HZ
RN 1000-1500 g 12 - 15 HZ
RN<= 1000 g 15 HZ
Frecuencia en Babylog
< 1000 g 12 hz
1000 – 2000 7-10 hz
2000-3000 5-7 hz
RX de tórax post conexión a VAF :
1 - 4 - 12 horas
Luego cada 12 horas x 48 horas
Cada 24 horas hasta su retiro
Mantener entre 8-9 espacios intercostales
Aspiración de secreciones
Abrir el circuito y aspirar sólo si es estrictamente necesario, dado desreclutamiento alveolar.
Puede Aumentar PMVA transitoriamente 1 punto x 30-60 min, luego de aspirar y volver a valor anterior.
Optimizar Vafo
¿ Cómo mejorar la oxigenación ?
PMVA (↑)
FIO2
¿ Cómo mejorar ventilación ( CO2) ?
D P o Amplitud (↑)
PMVA si a la RX de Tórax hay :
sobredistensión se debe ↓
hipoventilación se debe ↑
Frecuencia (↓)
Control de gases seriados
Primero control 30-60 min post conexión
Según clínica
Inicialmente cada 12 hrs
Luego cada 24 horas hasta su retiro
Weaning desde Vafo
Primero bajar FIO2 (excepto en barotrauma) hasta 0.4.
Luego bajar PMVA :
Iniciar descenso si FIO2 0.3 – 0.4
Descenso gradual !!!
Descenso en 1 cm de H2O cada 6-8 hrs, para evitar ATELECTASIA **
D P
Ajustar desde el comienzo de VAFO, según niveles de CO2 ( hipercapnia permisiva )
D P mínimo en condiciones de retiro aproximadamente 18 cm H2O
Se puede evitar el paso a Ventilación mecánica convencional
Ncpap ó Hood
FIO2 ≤ 0.3
CO2 45-55 mm Hg
Si decide paso a VMC:
FiO2 0.3 - 0.4
Capaz de ser ventilado con PIM < 25 cm H2O
Extubación: Considerar la PMVA y FIO2 según:
< 1000 g: PMVA ≤ 7 cm H2O y FIO2 ≤ 0.25
> 1000 g: PMVA ≤ 8 cm H2O y FIO2 ≤ 0.3
RNT : PMVA 8 - 10 cm H2O y FIO2 ≤ 0.3 ( 0.4)
Vafo + Volumen garantizado
Se programa Volumen tidal 2 ml /kg
Ventilador modifica su delta P para conseguir volumen tidal programado.
No hay estudios.
No se recomienda usar.
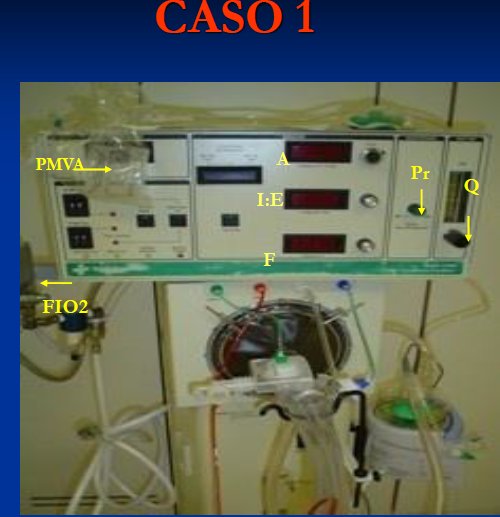
Caso 1
RN 1.000 grs
VMC :
PMVA 18
Bronconeumonia severa
IO = 22
Se debe pasar a Vafo
PMVA : 20
Q = flujo
Pr : Map
FIO2 : según SpO2
A ó delta P : 23
I:E : 33 %
F : 15

Caso 2
RN 1.000 GRS
VMC :
PMVA 14
Enfisema Intersticial severo
Paso a Vafo
PMVA = 14
Amplitud = 25
I:E = 33 %
F = 15
Caso 3
RNT 3.500 G
VMC :
PMVA 18
HPPN : IO 26
Paso a Vafo:
PMVA = 20
FIO2 = preductal para SpO2 92 - 95
A = 22
I:E = 33 %
F = 10
Caso 4
Inadecuada oxigenación
Atelectasia
Pobre expansión Pulmonar a la RX
↑ PMVA 1-2 Cm H2O
Caso 5
Inadecuada oxigenación + hipercapnia
Sobredistensión Pulmonar a la RX
Deterioro G. cardíaco
Disminuir PMVA 1-2 cm hasta mejorar
Repetir RX de TX
Caso 6
Hipercapnia
Sin sobredistensión Pulmonar
Aumentar DP hasta optimizar Volumen Corriente ( * ) (hasta 50 delta P)
Disminuir FR si Delta P al máximo :
* Sensormedics
* Babylog
Caso 7
Hipocapnia
RX 8-9 espacios intercostales
Disminuir DP para disminuir VC por la hipocapnia
Minimo DP 18, antes de extubar
Caso 8
Hiperoxia
Primero Disminuir FIO2
Luego disminuir PMVA